
コンテンツ
序論:立位分析の「常識」をエビデンスで問い直す
セラピストにとって、患者さんの姿勢を評価・分析し、治療介入を行うことは日々の臨床の根幹をなす重要な要素です。我々の多くは、その評価の根底に、無意識のうちにある種の「理想の姿勢」という信念を置いています。その代表例が、長年にわたり多くの教科書で参照され、臨床教育の基盤ともなってきたKendallらによる「標準姿勢(The Standard Posture)」の概念です。この基準は、最小限のストレスと最大の効率性を実現する理想的なアライメントとして、我々の臨床思考に深く浸透してきました。
しかし、この臨床上の「常識」は、果たして客観的な事実に即しているのでしょうか。近年、この「標準姿勢」の概念そのものが科学的根拠に乏しい「神話」であると指摘する研究が現れ、我々が準拠してきた基準の正当性が根本から問われています。
本稿では、この議論の原典であるKendallの教科書をはじめ、客観的データや臨床家の認識を調査した複数の論文を統合的に分析します。そして、我々が信じてきた「理想」と科学が示す「事実」との乖離を整理し、今後の臨床における立位分析のあり方について考察します。
臨床実践における「最適姿勢」の現状と課題
本章では、まず我々臨床家がどのような姿勢を「最適」なものとして認識しているのか、その実態を調査結果から明らかにします。次に、その認識の基盤となっているKendallらによる「標準姿勢」の具体的な定義を確認し、最後に、私たちが用いる評価手法そのものが抱える信頼性の課題について言及します。
臨床家が共有する「最適姿勢」という信念
臨床現場において、姿勢に対する介入は中心的な役割を担っています。
Korakakisら(2019)の報告によれば、
理学療法士を対象とした調査では、実に93.9%が最適な立位・座位姿勢に関する教育を「かなり」あるいは「非常に」重要であると考えていることが示されています 。
この高い関心は、我々専門家が特定の「理想の姿勢」を念頭に置いて臨床に臨んでいることの裏返しと言えるでしょう。
またKorakakisらの研究では、理学療法士に複数の姿勢写真の中から「最適」なものを選択させたところ、その選択には明確な傾向が見られました 。

立位姿勢:胸椎の後弯や頭部の前方偏位が少ない直立姿勢(姿勢D, E)が、全体の98.2%を占めました 。特に、よりニュートラルに近い姿勢5は過半数の56.9%に選択されています 。
これらの姿勢が選ばれる理由として、多くの療法士は「自然な脊柱のS字カーブに合致している」「筋活動やエネルギー消費が最適化される」といった定性的な根拠を挙げています 。この結果は、臨床家がいかにKendallらが提唱してきた「標準姿勢」に近いモデルを理想像として共有しているかを明確に示しています。
評価の基準となるKendallの「標準姿勢」
それでは、我々の臨床思考の基盤となっているKendallの「標準姿勢」とは、具体的にどのように定義されているのでしょうか。その原典である教科書「Muscles: Testing and Function with Posture and Pain」によれば、理想的なアライメントは、重力の影響を判断するための鉛直線を基準に評価されます 。
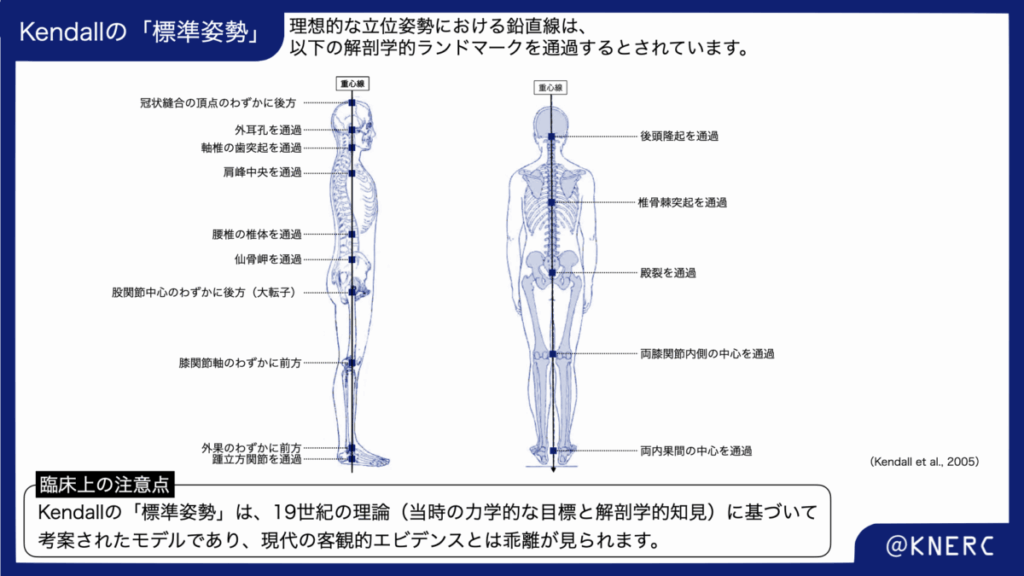
上記の図の通り、理想的な立位姿勢における鉛直線は、以下の解剖学的ランドマークを通過するとされています 。
また、このアライメントの鍵となる骨盤は、上前腸骨棘と恥骨結合が同一垂直面上に位置する「ニュートラルポジション」にあることが基準とされています 。この定義は、筋骨格系のバランスが取れ、ストレスや歪みが最小限に抑えられ、身体が最も効率的に機能する状態として、長年にわたり臨床教育のゴールドスタンダードと見なされてきました 。
評価手法の信頼性
我々がこの「標準姿勢」を基準に評価を行う際、その評価手法自体の信頼性も重要な課題となります。Woldendorpらのシステマティックレビュー(2022)では、
臨床で用いられる静的な立位・座位姿勢の評価法について、その多くが妥当性や反応に関するエビデンスをほとんど、あるいは全く欠いている。
と結論づけています。特に、日常的に行われる視診による評価は、測定値としての観察者内・観察者間の信頼性が低い傾向にあることが指摘されています。
しかし、同レビューでは、「訓練された観察者が、定義された評定尺度を用いて行う直接的な視覚観察法」であれば、臨床的に有用な情報を得られる可能性があると暫定的に推奨しています。
つまり、これは動作観察や視診そのものが不要だということではありません。むしろ、熟練したセラピストの目は、客観的な数値だけでは捉えきれない質的な情報を捉える上で不可欠です。視診は、単独で「異常」を断定するためのツールではなく、患者さんとの対話を開始し、機能的な問題を探るための仮説を立てる出発点として用いることで、その真価を発揮すると言えるでしょう。
最新エビデンスが示す立位アライメントの客観的事実
前章では、我々臨床家が共有する「最適姿勢」のイメージと、その基準となるKendallの「標準姿勢」について確認しました。本章では、この「標準姿勢」という概念を客観的に検証するため、その歴史的背景を遡るとともに、最新の研究データが示す健常者の実際のアライメントと比較していきます。
「標準」の非科学的な起源
Barra-Lópezによる詳細なスコーピングレビュー(2024)は、我々が用いてきた「標準姿勢」の概念が、19世紀の理論にその起源を持つことを明らかにしています。
※スコーピングレビューとは?
ある広範なテーマに関して、どのような研究がどれだけ存在するのかを網羅的に調査し、その全体像(マップ)を明らかにするための研究手法です。特定の問いに答えるシステマティックレビューとは異なり、「何がわかっていて、何がわかっていないのか」を把握することを目的とします。
Kendallが参照したとされる「理想のアライメント」の原型は、19世紀のWeber兄弟によって考案されました。彼らの研究は、「筋活動の助けなしに静的な二足歩行を維持する」という、現代の運動生理学の観点からは非現実的な目標を達成するための姿勢を設計することでした 。さらに、その設計は「項靭帯はヒトではほとんど存在しない」といった、当時の解剖学的な誤解を含んでいました 。
つまり、我々がゴールドスタンダードとしてきた基準は、治療や健康増進を直接の目的としたものではなく、特定の理論的背景のもとで構築された歴史的なモデルであると理解する必要があります。
健常者のアライメント実態①:「指導された姿勢」と「自然な姿勢」の乖離
では、実際の健常者のアライメントは、この歴史的な「理想」モデルとどれほど異なるのでしょうか。複数の客観的研究が、その相違点を明確に示しています。
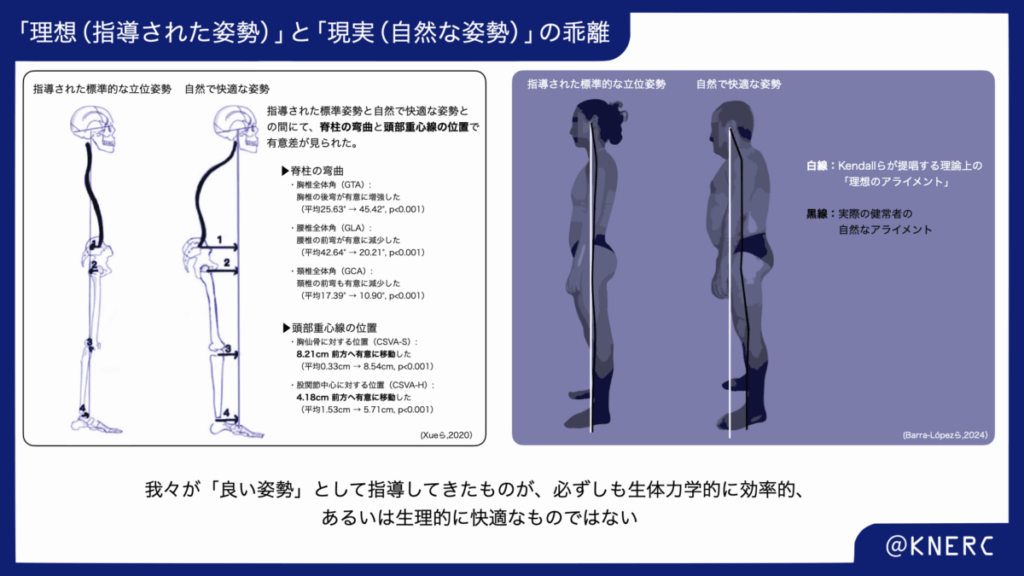
Xueらの研究(2020)は、「指導された標準的な立位姿勢」と、被験者が自発的にとる「自然で快適な立位姿勢」をレントゲンで比較し、両者の間に有意な差があることを明らかにしました 。この論文によると、
我々が自然で楽だと感じる立位姿勢は、指導される「まっすぐな」姿勢と比較して、胸椎後弯が有意に強く、腰椎前弯が有意に弱い(全体としてより後弯した)姿勢であった 。
著者らは、この自然な姿勢こそが、立位におけるエネルギー消費を抑えるための適応である可能性を示唆しています 。この「理想」と「現実」の乖離というテーマは、Barra-Lópezのスコーピングレビュー(2024)においても、複数の研究を統合する形で結論付けられています。Barra-Lópezは、現在の文献を分析した結果として、
自然な姿勢も、実際の重心線も、Kendallのマニュアルに記載されている『理想のアライメント』とは一致しない。さらに、Xueらの研究などを根拠に、自然な姿勢では脊柱はより後弯している。
と事実として記述しています。
健常者のアライメント実態②:重心線に対する客観的位置と「ばらつき」
Kendallの鉛直線は理論上の線ですが、フォースプレートを用いて測定した実際の重心線は、これとは一致しません。

臨床的な基準とされる外耳孔の中心(CAM)と股関節軸(HA)を結ぶ線が、実際の重心線よりも平均で30mm前方に位置していました(Gangnetら,2003)。
身体各部位は一直線上にはなく、重心線に対して股関節軸は平均1.4cm前方に、膝関節は2.4cm後方に、足関節は4.8cm後方に位置していた(Hasegawaら,2017) 。
さらに、健常者のアライメントには大きな個人差があります。
椎体の中心位置は、重心線に対して矢状面において±40mmものばらつきを持つことが示されています 。単一の線上に身体部位が並ぶという「標準姿勢」のイメージとは異なり、健常者のアライメントは本来、非常に大きな多様性を持っているのです(Gangnetら,2003)。
この客観的な事実は、臨床における姿勢評価が、単一の基準からの逸脱を探す作業ではなく、この正常な「ばらつき」の範囲の中で、個々の機能や症状とどう関連しているかを探るものであるべきことを示唆しています。
「異常」とされる姿勢の普遍性
我々が臨床で「不良姿勢」として指摘しがちなアライメントが、実は健常者においてごく一般的に見られるという事実も重要です。Griegel-Morrisらの研究(1992)では、Kendallの基準を用いて20歳から50歳の健常者88名の姿勢を評価し、その「異常」の有病率を調査しました。その結果は衝撃的でした。
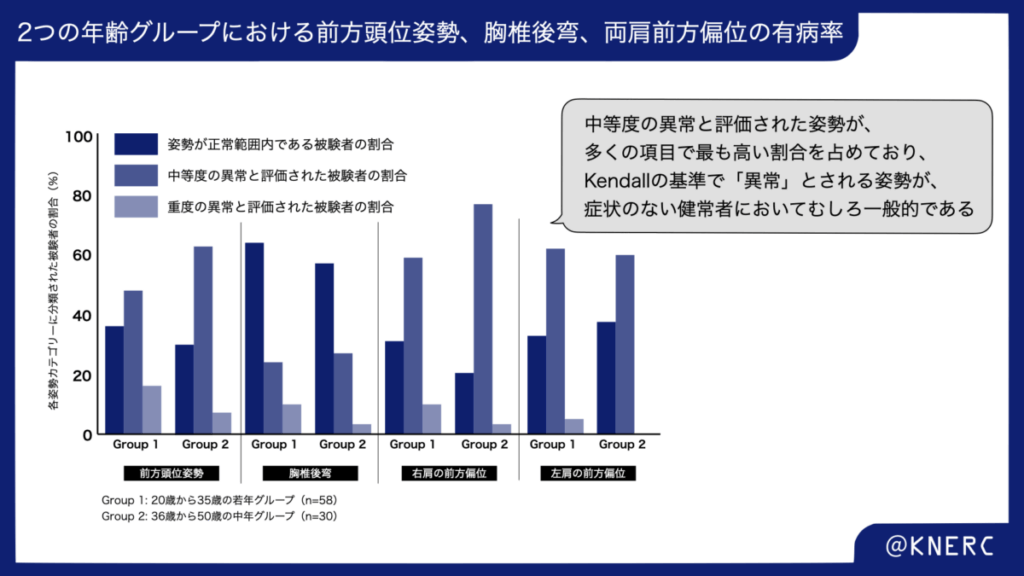
健常者の姿勢異常の有病率は、
エビデンスに基づく実践応用への展開
これまでの章で、「標準姿勢」という概念がいかに歴史的で非科学的な基盤の上に成り立っており、また実際の健常者のアライメントといかに乖離しているかを見てきました 。この事実は、我々の臨床実践に根本的な見直しを迫ります。本章では、これらのエビデンスをどのように日々の臨床に応用していくべきか、具体的な視点とアプローチについて考察します。
加齢という動的変化の考慮:代償メカニズムとしての姿勢変化
我々は高齢者の円背や骨盤後傾を前にしたとき、それを「不良姿勢」として安易に修正しようとしていないでしょうか。Hasegawaらの研究(2017)では、加齢に伴うアライメント変化を「悪化」ではなく、「機能維持のための動的な適応」として捉える視点を提供してくれます。
研究によれば、加齢によって体幹の前傾が生じると、ヒトの身体は最も重要な機能の一つである水平視を維持するために、以下のような代償メカニズムを働かせます 。
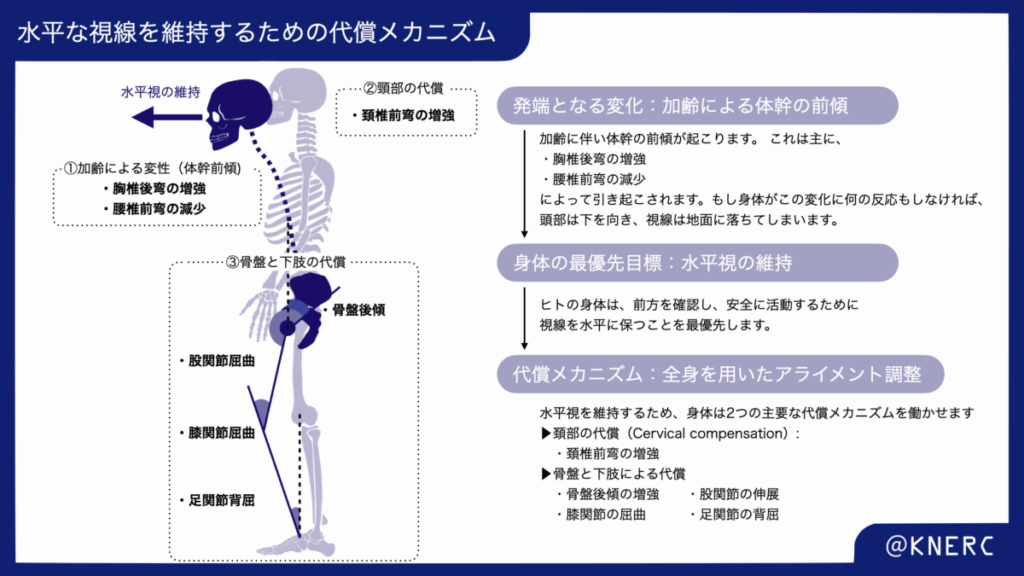
まず発端となるのは、加齢による体幹の前傾です。これは主に、胸椎後弯の増強と腰椎前弯の減少によって引き起こされます。もし身体がこの変化に何の反応もしなければ、頭部は下を向き、視線は地面に落ちてしまいます。
しかし、ヒトの身体は、前方を確認し安全に活動するために視線を水平に保つことを最優先します。
そのために、全身を用いた巧みな代償メカニズムが働きます。
この図が示す最も重要な点は、加齢に伴う円背などの姿勢変化は、単なる「悪い姿勢」ではなく、視線を水平に保つという重要な機能を維持するための、全身を用いた巧みな「代償作用」であるということです。論文の結論でも、特に頚椎前弯と骨盤後傾が、この代償における主要なメカニズムであるとされています。
したがって、我々はアライメント変化を静的な形態異常としてだけでなく、その背景にある機能的な意味を読み解き、この精緻な代償バランスを不用意に崩さないようなアプローチを心がける必要があります。
姿勢と痛みの関係性の再解釈
これまでの議論で、健常者においては特定の姿勢が痛みの直接的な原因となるという明確なエビデンスはないことを確認しました。では、すでに腰痛などの症状を抱えている患者さんについてはどうでしょうか。
「その腰痛は、骨盤のアラインメントが原因です」といった説明は、臨床で頻繁に聞かれます。しかし、エビデンスに基づくと、この関係性はより慎重に解釈する必要があります。
①健常者における姿勢と痛みの関係
まず前提として、Griegel-Morrisらの研究(1992)が示すように、症状のない健常者においては、前方頭位姿勢などの「姿勢異常」の重症度と、痛みの重症度や頻度との間に統計的な相関は見られませんでした。これは、「姿勢が悪いから、痛くなる」という単純な因果関係を否定する重要な根拠となります。
②症状を持つ患者さんにおける姿勢の役割
一方で、すでに症状を持つ患者さんにとって、姿勢は無関係ではありません。その役割は、「原因」というよりも「症状を誘発・増悪させる因子」として捉えるのがより正確です。
つまり、健常者においては姿勢の形と痛みの発生に明確な因果関係は見出しにくい一方で、すでに症状を持つ患者さんにとっては、その症状を管理・改善するための一つの重要な要素として、姿勢を考慮する必要があると言えます。
臨床における新たなアプローチ
これまでのエビデンスを踏まえ、我々の臨床実践は以下のように展開されるべきです。
結論:個別性と多様性を尊重するアプローチへ
本稿で分析した一連の研究は、我々臨床家に対し、立位分析における思考の転換を促すものです。長年にわたり臨床の基盤とされてきた、単一の普遍的な「正しい姿勢」を追求するアプローチは、歴史的なモデルであり、現代の客観的エビデンスとは一致しないことが明らかになりました。
Kendallらが定義した「標準姿勢」は、その起源や、実際の健常者が示すアライメントの大きな「ばらつき」と比較した際に、絶対的な基準とは言えません。我々が「異常」と見なしてきた姿勢の多くは、症状のない人々の間でごく一般的に見られるものであり、加齢に伴う変化は、機能を維持するための巧みな代償作用でした。
この事実を踏まえると、立位分析の目的は、もはや非科学的な「標準」への矯正であってはなりません。現代のエビデンスが指し示すアプローチは、画一的な基準を押し付けるのではなく、目の前の患者さんが持つ身体の個性と、年齢や環境に対する機能的な適応を理解することにあります。そして、単一の「正しい姿勢」を追求することで生まれる不必要な不安を軽減し、患者さんが苦痛なく楽に、多様な動きができる状態を見つける手助けをすることこそが、我々の役割と言えるでしょう。 そのためには、我々自身がまず「理想の姿勢」という長年の固定観念を客観的に見直し、常に最新の科学的知見を参照する姿勢が不可欠です。
Q&A
-
結局のところ、姿勢は重要ではないということですか?
-
いいえ、姿勢が重要ではないということではありません。重要なのは、評価の「目的」と「基準」を変える必要があるということです。 これまでの議論が示しているのは、単一の、普遍的な「理想の姿勢」という基準は存在しないということです。したがって、その架空の基準からの逸脱を「不良姿勢」と断定し、修正することに科学的根拠はありません。 姿勢が重要となるのは、特定の姿勢が個々の患者さんの症状や機能とどう関連しているかという文脈においてです。問題は姿勢の「形」そのものよりも、長時間同じ姿勢を取り続けることや、他の姿勢に動けない「多様性の欠如」にある場合が多いと考えられます。
-
「正しい姿勢」を教えてほしい、という患者さんには何と伝えればよいですか?
-
「正しい姿勢」という一つの形を見つけることよりも、「ご自身の症状が楽になる姿勢」を一緒に探していくことが重要です。万人にとって完璧な「正しい姿勢」というものは、科学的には証明されていません。そのため、最も信頼できる指標は、患者さん自身の感覚です。
例えば、座っている時に痛みがあるのであれば、骨盤を少し前に倒してみたり、後ろに倒してみたり、クッションを使ってみたりしながら、「この位置だと少し楽」「この角度だと痛みが強まる」といった感覚を探っていきます。
最終的な目標は、教科書通りの形に体を合わせることではなく、患者さん自身がその時々に応じて自分の体を楽にできる選択肢をいくつか持てるようになることです。これにより、姿勢に対する過剰な不安や筋緊張を減らし、より快適に日常生活を送るための具体的な手段を身につけることができます。
-
臨床では患者さんを見ますが、健常者(同僚や学生など)の姿勢や動作を観察・分析することにも意味はありますか?
-
はい、非常に大きな意味があります。むしろ、健常者のアライメントを観察することは、臨床家が陥りがちな「理想姿勢」という固定観念から脱却し、客観的な評価眼を養う上で不可欠です。
その理由は、主に以下の2点です。
- 「正常の多様性」を理解するため:
Griegel-Morrisらの研究(1992)が示すように、前方頭位姿勢(66%)や肩の前方偏位(73%)といった、いわゆる「不良姿勢」は症状のない健常者においてむしろ多数派です 。多くの健常者を観察することで、教科書的な「理想」がいかに稀であるか、そして「正常」とされるアライメントがいかに多様性に富んでいるか(ばらつきがあるか)を肌で理解することができます。 - 自身の「評価のクセ」を認識するため:
Korakakisらの研究(2019)は、理学療法士がいかに共通の「理想の姿勢像」を持っているかを示しました 。健常者を観察する際、「無意識のうちに自分の理想像に当てはめて減点法で見ていないか?」と自問自答することで、自身の評価におけるバイアスや思考のクセを客観視する練習になります。
結論として、健常者の観察は、多様な「正常」をインプットし、自身の評価基準を常にアップデートし続けるための、極めて重要なトレーニングと言えます。
- 「正常の多様性」を理解するため:
まとめ
本稿では、8つの論文・書籍に基づき、臨床で広く信じられてきた「標準姿勢」の概念を多角的に検証しました。その結果、我々臨床家が持つべき姿勢分析の考え方は、大きな転換期にあることが明らかになりました。
エビデンスが示す主要なポイント
臨床への提言
本稿で分析した一連の研究は、我々臨床家に対し、立位分析における思考の転換を促すものです。長年にわたり臨床の基盤とされてきた、単一の普遍的な「正しい姿勢」を追求するアプローチは、歴史的なモデルであり、現代の客観的エビデンスとは一致しないことが明らかになりました。
現代のエビデンスが指し示すアプローチは、画一的な基準を押し付けるのではなく、目の前の患者さんが持つ身体の個性と、年齢や環境に対する機能的な適応を理解することにあります。そして、単一の「正しい姿勢」の追求から生じる不必要な不安を取り除き、患者さんが苦痛なく楽に、多様な動きができる状態へと導くことにあると言えるでしょう。
そのためには、我々自身がまず「理想の姿勢」に関するこれまでの常識を批判的に吟味し、常に最新のエビデンスに基づき臨床判断を行う姿勢が不可欠です。
KNERC 橋谷裕太郎
参考文献
- 1)Kendall Florence Peterson et al.:Muscles: Testing and Function with Posture and Pain, Fifth Edition.Lippincott Williams & Wilkins,2005.
- 2)Griegel-Morris Patricia et al.:Incidence of Common Postural Abnormalities in the Cervical, Shoulder, and Thoracic Regions and Their Association with Pain in Two Age Groups of Healthy Subjects.pp. 425–431,American Physical Therapy Association,1992.
- 3)Gangnet N. et al.:Variability of the spine and pelvis location with respect to the gravity line: a three-dimensional stereoradiographic study using a force platform.pp. 424–433,Springer-Verlag,2003.
- 4)Hasegawa Kazuhiro et al.:Standing sagittal alignment of the whole axial skeleton with reference to the gravity line in humans.pp. 619–630,John Wiley & Sons Ltd,2017.
- 5)Korakakis Vasileios et al.:Physiotherapist perceptions of optimal sitting and standing posture.pp. 24–31,Elsevier,2019.
- 6)Xue Rui et al.:The differences in whole-body sagittal alignment between different postures in young, healthy adults.pp. 1–6,BMC (Springer Nature),2020.
- 7)Woldendorp Kees H. et al.:Quality and usability of clinical assessments of static standing and sitting posture: A systematic review.pp. 223–238,IOS Press,2022.
- 8)Barra-López Martin E.:THE STANDARD POSTURE IS A MYTH: A SCOPING REVIEW.pp. 1–9,MJS Publishing,2024.
